В.Б. Давыдов. Ветеринарная клиника Беланта
Summary
Davydov V.B., The Moscow academy of veterinary medicine and biotechnology named after. K.I. Skryabin
In present article questions of an etiology, a pathophysiology, the differential diagnosis and treatment of intervertebral discs disease in chondrodystrophoid breeds of dogs are discussed.
Кратко
В настоящей статье обсуждаются вопросы этиологии, патогенеза, дифференциального диагноза и лечения заболеваний дисков у собак, так называемых хондродистрофоидных (такса, фр. бульдог, пудель, спаниель и т.д.) пород. В случаях, когда в кратчайшие сроки после возникновения патологии консервативное лечение не дает успеха, весьма результативным является хирургическая декомпрессия, особенно у собак с сохраненной глубокой чувствительностью.
Эпидемиология.
Широта распространения заболевания среди породистых собак высока и имеет очень характерные особенности. Особенную актуальность проблема приобретает в связи недостаточным развитием отечественной ветеринарной нейрохирургии и ветеринарной неврологии. Во-первых, патологии дисков, которые в отечественной литературе называют дископатиями (также эту патологию интерпретируют как смещение диска или вывих диска, с чем мы не можем согласиться, поскольку у хондродистрофоидных пород собак как такового «смещения» или «вывиха» диска часто не наблюдается), подвержены собаки всех пород, но особенно часто в практике ветеринарного врача патология выявляется у такс, спаниелей и пуделей. Именно такса является доминирующей породой, у которой встречается патология, у всех без исключения исследователей. Такая строгая породная привязанность связана в первую очередь с генетически детерминированной предрасположенностью к хондроидной метаплазии пульпозного ядра, а также других компонентов позвоночника. Возрастные рамки также имеют определенную особенность от 4 до 9 лет. Эти данные, полученные нашими исследованиями, совпадают со всеми мнениями других исследователей, что указывает на объективность результатов. Половых особенностей возникновения заболевания не обнаружено. Существует гипотеза о роли гиподинамии в развитии заболевания. Полагаем ее справедливость, так как у собак, регулярно имеющих тренинг (норная охота) болезнь встречается реже, чем у особей ведущих малоподвижный образ жизни. Для такс и других хондродистрофоидных пород характерна патология диска по первому типу (Хенсену), суть которого заключается в первичном перерождении диска с последующим его «смещением».
Этиология
Дископатия по первому типу как уже было сказано, связана с хондроидной метаплазией пульпозного ядра, дальнейшим разрывом фиброзного кольца и выходом дискового содержимого в полость спинного мозга. Не смотря на ведущую роль морфологической перестройки структур диска, травма в широком смысле слова также способствует реализации патологии. Большинство владельцев животных сообщают либо о факте прыжка или спрыгивания или другого амплитудного движения. Хотя у некоторых собак болезнь может возникать бессимптомно и без заметных причин и травм.
Постепенное перерождение диска (хондроидная метаплазия пульпозного ядра), которая по данным ряда исследователей уже к первому году жизни животные хондродистрофоидных пород уже имеют признаки замещения ткани гиалиновым хрящом. Этот процесс приводит к частичной или полной потере морфологической и функциональной специфичности ткани. Далее, даже после небольшой травмы или обычного движения, в результате увеличения давления в структурах диска, происходит разрыв также деструктированного фиброзного кольца и выходу или как более правильно называют экструзии (выдавливание) бесформенной массы в полость спинного мозга. Этот момент часто сопровождается острой болью (хотя и необязательно). С этого момента начинается ряд патологических процессов, которые и составляют всю сущность заболевания: раздражение оболочек и самого спинного мозга, ишемия сдавленного участка, кровоизлияние в эпидуральных структурах, тромбоз капилляров, отек сдавленных тканей, нарушение циркуляции спинномозговой жидкости. Таким образом, можно наблюдать все признаки классического асептического воспаления. В более поздние сроки (спустя 6-8 часов) начинается процесс некроза ишемизированных тканей называемый миелонекрозом и миеломаляцией. Уникальность и одновременно катастрофичность этого асептического воспаления при компрессиях спинного мозга в том, что заключенная в твердую костную оболочку воспаленная ткань не в состоянии компенсировать недостаточность кровообращения смещением к периферии. Объем некротических явлений, при такой же компрессии в любой другой ткани силой 1n в спинном мозге происходит силой 5n. Степень и интенсивность того или иного из вышеперечисленных процессов будет зависеть от ряда условий:
1. Количества экструдированного материала (чем больше, тем сильнее раздражение). Часто частичное смещение происходит при первом случае выявления патологии, а при каждом последующем рецидиве состояние, как правило, ухудшается.
2. Расположения экструдированного материала (вентрально, латерально, дорсально, в области корешка). От этого признака будет зависеть и клиническая картина, знание которой позволит врачу уже при неврологическом обследовании предположить характер и локализацию повреждения).
3. Отдела позвоночника, в котором произошла экструзия (известно, что в шейном и поясничном отделах спинномозговой канал шире и большее количество материала даст меньшую компрессию).
4. Скорости смещения пульпозного ядра. Чем быстрее это происходит, тем хуже. Чем медленнее, тем лучше спинной мозг адаптируется к сдавленному состоянию. Известно, что быстрое воздействие небольшим количеством экструдированного материала может дать более сильную вторичную компрессию, чем даже больший объем диска при постепенном смещении.
5. Реактивности организма. При возникновении гиперэргического воспаления у более реактивного организма степень компрессии будет значительно больше.
6. Также имеет значение возраст, сопутствующие заболевания и т.д.
Основная часть миелонекроза происходит в первые 48 часов после экструзии. Знание этого факта очень важно для оказания своевременной врачебной помощи. Основные некротические явления связаны с высвобождением и накоплением свободных радикалов, которые приводят к перекисному окислению липидов вообще и клеточной стенки в частности. Кроме того, в зоне тканей, примыкающих к очагу компрессии, также происходит накопление так называемых медиаторов воспаления: гистамин, арахидоновая кислота и др., что приводит к цепной реакции биохимических и в последующем морфологических сдвигов, от степени которых зависит обратимость изменений.
В более поздние сроки после экструзии некротизировнный участок инфильтрируется гистиоцитами и фибробластами, что ведет к постепенному формированию рубцовой ткани на участке спинного мозга.
Диагноз и дифференциальный диагноз
Диагноз на экструзию диска ставят комплексно, учитывая данные анамнеза, клинической картины, лабораторных исследований и специальных методов, таких как: рентгенография, миелография, магнитно-резонансное исследование.
Важными данными анамнеза являются: породная предрасположенность, характер проявления и начала заболевания, наличия травм. Наиболее важным клиническим признаками являются: 1. Болевой синдром; 2. Неврологическая недостаточность. Соотношение этих признаков и их интенсивность может значительно варьировать в зависимости от многих факторов. Болевой синдром при экструзии диска имеет некоторую особенность проявления. Так острый приступ смещения диска сопровождается острой болью, но ее можно не заметить. Например, при экструзии в шейном отделе болевой синдром присутствует всегда, даже при тяжелой форме неврологической недостаточности, тогда как в грудопоясничном отделе боль выявляется, как правило, только в начальной стадии болезни и по мере развития неврологической недостаточности снижается. Тем не менее, врач никогда не может быть уверен в наличии и степени болевого раздражения. По мере развития неврологической недостаточности диагноз не представляет затруднений. Для подтверждения диагноза на дископатию проводят неврологическое исследование. Наиболее важными тестами, имеющими не только уточняющее локализацию, но и прогностическое значение, является проверка так называемого панникулита с помощью иглы и тест на наличие глубокой чувствительности с помощью хирургического пинцета. Последний тест наиболее важен, ибо позволяет установить масштабы компрессии и соответственно неотложность оказания адекватной (консервативной или хирургической) врачебной помощи.
Для выявления локализации компрессии проводят также рентгенографию в боковой и дорсальной проекции отдела позвоночника, в котором подозревается патология. Наиболее характерными рентгенологическими признаками патологии являются: 1. Уменьшение пространства между телами соседних позвонков (что указывает на выход пульпозного ядра диска); 2. Спадение пространства между суставными отростками позвонков; 3. Кальцификация пульпозного ядра (выявляется в виде помутнения и образования кальцификатов, как в межпозвоночном пространстве, так и в спинномозговом пространстве, что является диагностически весьма информативным).
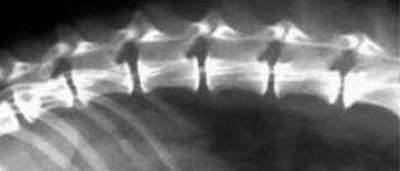
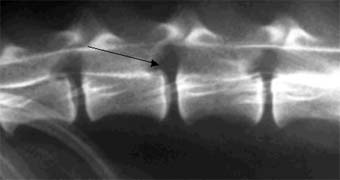
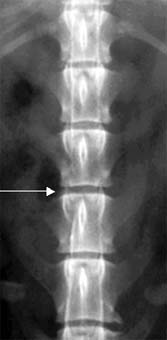
Тем не менее, как бы рентгенологическая картина не была характерна, для определения точной локализации и, особенно для подготовки к проведению хирургической декомпрессии, необходима миелография. Выполнение миелографии необходимо в большинстве случаев дископатий. Омнипак является препаратом выбора, так как дает наименьшее количество осложнений. Не смотря на диагностическую важность и необходимость миелографии, нужно отметить ее инвазивность и опасность. Наиболее опасным осложнением при проведении миелографии является травмирование венозной системы спинного мозга, которое может привести не только к усугублению ишемии, но и летальному исходу ятрогенного происхождения. Особенно опасными считаются подзатылочные инъекции, при которых возможно травмирование сосудов парасаггитальным расположением иглы. При исследовании снимков миелографии при дископатиях выявляется в той или иной форме дефекты заполнения субарахноидального пространства. Дископатии всегда имеют экстрадуральное расположение. Также можно определить не только локализацию повреждения, но и степень компрессии. Таким образом, ставят окончательный диагноз. Ниже приводятся несколько миелографических снимков, где можно наблюдать эти изменения.
Стрелками показаны дефекты заполнения и локализации измененных межпозвонковых пространств.

Дифференциальный диагноз проводят для исключения заболеваний, имеющих схожую с дископатиями клиническую картину:
1. Заболевания внутренних органов (брюшной и тазовой полости), сопровождающиеся болевым синдромом, могут иметь аналогичную картину. Для исключения этих заболеваний, необходим подробный анамнез, физикальное обследование, биохимический и клинический анализ крови, ультразвуковое исследование. Важно учитывать, что патологии внутренних органов редко дают неврологические расстройства (острый простатит, острое воспаление почек, при которых возникает очаг перевозбуждения в курирующих участках спинного мозга.
2. Заболевания опорно-двигательного аппарата. Остеоартроз тазобедренных суставов (особенно при обоестороннем поражении), травмы тазовой кости и т.д. могут давать схожие с парезом состояния. Исключается анамнезом и подробной рентгенографией предполагаемых областей.
3. Заболевания позвоночника и спинного мозга не связанные с патологиями дисков: 3а) острые воспалительные процессы в оболочках спинного мозга и его оболочках (чума плотоядных). Отличается от дископатий лейкоцитозом, повышенным СОЭ, лихорадкой, серологией; 3б) невоспалительные деструктивные заболевания нервной системы. Отличаются от дископатий медленным нарастанием, встречается у собак более взрослых, а также рентгенографической картиной и миелографией. Нужно помнить, что дископатии первого и второго типов всегда дают экстрадуральное расположение дефекта заполнения контрастным веществом. Опухоли нервных структур исключаются тщательной рентгенографией и миелографией.
В любом случае биохимический профиль, клинический анализ крови необходим во всех случаях, также как и миелография. Нужно знать, что дископатии любого характера дают экстрадуральную локализацию, которую сложно спутать с другими заболеваниями позвоночника.
Лечение дископатии
Существует несколько направлений оказания лечебных мероприятий при дископатиях первого типа, каждый из которых имеют свою роль и время проведения. Наиболее важные это: 1. нейропротекция; 2. восстановление капиллярного кровообращения. Менее важными, но также необходимыми являются: 3. ускорение миелинизации; 4. стимуляции физиологических функций спинного мозга.
Нейропротекция
Ряд исследований проведенными различным авторами, в также наши наблюдения показали безусловную эффективность кортикостероидов, примененных в качестве нейропротекторов. Преднизолон, применяемый сразу после первого приступа дископатии, позволяет заметно уменьшить и замедлить альтеративные процессы в ущемленной ткани, а значит и степень последующего миелонекроза. Оптимальной дозой преднизолона считается 30 мгкг. Доза большая представляет опасность для здоровья, меньшая мало эффективна. Нейропротективное действие кортикостероиды реализуют уменьшением сосудистой реакции, а также влиянием на цикл арахидоновой кислоты, высвобождение других медиаторов воспаления (в том числе и свободных радикалов, которые выполняют одну из главных негативных ролей в процессе миеломаляции). Применение нестероидных противовоспалительных препаратов весьма ограничено из-за их слабого и однобокого влияния на воспаление. В связи с чем, они могут быть показаны только в случаях с болевым синдромом, но без неврологической недостаточности. Важно знать, что преднизолон необходимо начинать применять как можно раньше в течение первых восьми часов. Спустя 48 часов эффективность преднизолона резко снижается и миелонекроз может быть необратимым.
Кроме кортикостероидов, считаем уместным и перспективным применение антиоксидантов: аскорбиновой к-ты, эмицидина, которые связываясь со свободными радикалами, также обладают нейропротективным действие, хотя и слабым. Их эффективность требует научных исследований.
Восстановление кровообращения
Декомпрессионная хирургия: гемиламинэктомия, дорсальная ламинэктомия. Фенестрация не показана при экструзиях, кроме как профилактическая мера при дископатиях первого типа. Декомпрессионная хирургия показана гораздо чаще, чем считают и рекомендуют врачи. При своевременно проведенной операции, особенно, в случаях с сохраненной глубокой чувствительностью прогноз, как правило, благоприятный. Более того, пациентам с потерей глубокой чувствительности операция необходима в очень ограниченные сроки – 48-72 часа при условии нейропротекции в течение этого периода. В более поздние сроки прогноз становиться неблагоприятным, хотя операция не противопоказана. Также нужно удалять смещенный диск из полости спинного мозга – это ускорит восстановление структур нервной ткани.
Инфузия полиионных растворов с 5% глюкозой, позволит улучшить микроциркуляцию крови в ишемизированном участке. Лучше инфузии сочетать с преднизолоном и вводить в течение нескольких часов (3-4 ч.).
Ремиелинизация
Процессы ремиелинизации начинаются одновременно с процессом миелонекроза и усиливаются по мере прекращения миеломаляции. Задача врача максимально замедлить нарастание миеломаляции и максимально ускорить процессы восстановления пораженных аксонов. Этого можно добиться назначением ряда средств оказывающих стимулирующее влияние на рефлексы спинного мозга, а также на обменные процессы организме вообще и в нервной ткани в частности. К ним относятся: церебролизин, дибазол, витамины группы В, аскорбиновая кислота, прозерин. Но как показывает практика наибольшее значение в минимизации миелонекроза и миеломаляции играет нейропротекция, которая фактически и предопределяет степень и сроки восстановления
Заключение
ИНТЕРНЕТе часто можно встретить фразы «таксу парализовало», «паралич у таксы», «смещение межпозвоночных дисков у такс», «травмы позвоночника у такс». Их владельцы, как правило, не получают должной помощи из-за недостаточности знаний у ветеринарного врача об этом заболевании:
1. Первое, что необходимо врачу — это уметь определять степень компрессии правильным неврологическим обследованием. Наиболее важным является тест на наличие глубокой чувствительности: визг, поворот головы в исследуемую сторону или попытка укусить исследователя — как реакция на сдавливание пальца тазовой конечности пинцетом. Все вышеперечисленные признаки указывают на наличие глубокой чувствительности, что является прогностически хорошим признаком), отсутствие которого указывает на необходимость скорейшей диагностической и последующей хирургической помощи, ибо промедление может привести к необратимым последствиям.
2. Своевременно проведенная хирургическая декомпрессия дает почти в 90% (по данным различных исследователей, в том числе и нашим) уверенность в полном восстановлении.
